Padel World Press .- El aumento generalizado de esta patología entre los deportistas de alto nivel, como puede ser el caso de los jugadores profesionales de pádel, está en parte “causado por un nuevo factor que se une a los que tradicionalmente originaban este tipo de dolencias: la aparición de un nuevo calzado deportivo, cuyo diseño está orientado a lograr un mayor rendimiento de detrimento de la protección del deportista frente a las lesiones”, según explicaba en fechas recientes el Dr. Carlos Díez, Director de los Servicios Médicos Sanitas.
También concurren otros factores, como el uso de superficies duras o deterioradas, pistas que no llevan un mantenimiento adecuado; los entrenamientos inadecuados y la falta de tiempo o paciencia cuando aparecen los primeros síntomas para abordar el problema en su comienzo y no cuando el daño es avanzado y difícil de solucionar.
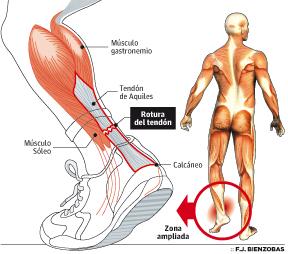
Pero antes de abordar este problema es conveniente recordar un poco de anatomía que estudiamos en el instituto. El Aquiles es el tendón común que sirve para adherirse al hueso calcáneo, que conocemos como talón. Todo el conjunto muscular se une y sufre el tránsito a Tendón de Aquiles, que se inserta por detrás del calcáneo. La función principal de este tronco muscular y su tendón es la flexión plantar del pie y también participa en la flexión de la rodilla.
Es un tendón muy potente que soporta en carrera fuerzas de hasta 500 kg. Y puede, por tanto, ser asiento de diversas lesiones en cuanto se modifican las condiciones de contracción, del eje de tracción o cuando sufra traumatismos por compresión directa en pleno funcionamiento.
La lesión más común en esta zona es la Tendinitis de Aquiles, que es la inflamación del tendón en cualquier punto de su recorrido. La patología específica en el punto de inserción se reconoce como ‘entesitis’
Las causas más frecuentes son:
– Cambios en la altura del tacón: Si en la vida normal se calzan zapatos de tacón alto y en la práctica del pádel se elimina, el tendón sufre una tracción ‘desacostumbrada’ en condiciones de esfuerzo, provocando su irritación. Los expertos recomiendan un tacón de 2,5 cm para una práctica deportiva adecuada en pista.
– Compensación de un arco plantar doloroso: el jugador fuerza la tracción del Aquiles al modificar el apoyo plantar para evitar el dolor del arco.
– Las desviaciones axiales del tobillo como pie cavo-varo obligan a una dirección de tracción que fuerza más unas fibras que otras.
– La hiperpronación por una talonera muy blanda.
– La marcha y carrera en cuestas hacia arriba estiran continuamente el tendón forzando sus límites de elasticidad.
– La presión directa sobre el tendón, como ocurre con el calzado de contrafuerte rígido o con las botas de esquí si están muy ceñidas.
El dolor como signo principal
El paciente describe un dolor insidioso por la mañana al levantarse. Aunque desaparece total o parcialmente con la marcha, vuelve con mayor intensidad durante y después del juego en pista. Conforme pasa el tiempo, el dolor se hace más constante, incluso permanente, impidiendo la práctica deportiva.
La palpación es dolorosa. Se recorre pinzando con dos dedos el tendón en todo su recorrido, buscando el punto más doloroso y la presencia de nódulos que lo engrosen. Se puede completar repitiéndola mientras el paciente realiza movimientos de contracción muscular y de flexo-extensión del pie.
¿Cómo se diagnostica la tendinitis del Aquiles?
Se deduce por los datos del interrogatorio y exploración y por el resultado de las pruebas complementarias, que en la actualidad se han reducido a dos:
– La ecografía es el método más rápido, sencillo y barato, de gran fiabilidad si lo realiza un experto.
– La resonancia es definitiva: permite una visualización en detalle del entramado del tendón, de su inserción y de las lesiones acompañantes y es un dato muy fiable para planear el tratamiento, incluyendo la técnica quirúrgica.
La mayoría de estas tendinitis, hasta el 83% de los casos entre los jugadores, ocurren durante la práctica deportiva. No afectan, salvo excepciones, a profesionales, ya que estos cesan en su actividad antes de la aparición de las lesiones, en la cuarta década de la vida. El tratamiento será el mismo, ya que una rotura parcial desembocará en una total. El problema radica en que una rotura parcial es difícil de detectar y el diagnóstico acostumbra a establecerse al producirse la rotura total.
La variedad de tendinitis que afecta a la inserción, la entesitis, se acompaña de lesiones que afectan al resto de estructuras de la zona. En el tendón se producen alteraciones estructurales, micorroturas o francas roturas con solución de continuidad en sus fibras, especialmente en la zona de inserción. También se pueden producir calcificaciones, que son la secuencia natural de la inflamación crónica y aparecen cuando el cuadro ha tenido tiempo para evolucionar.
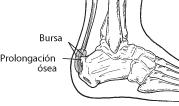
El hueso también sufre alteraciones. Una de las causas de esta patología tendinosa en la inserción aquiléa es el mal de Haglund que es cuando, el calcáneo está muy pronunciado y comprime el tendón en su punto de inserción, provocando una zona cartilaginosa y llegando a crear una pequeña articulación con un aspecto irregular y de color vinoso. También la capa que protege el tendón puede actuar de modo defensivo aumentando su volumen y dando signos degenerativos.
¿Cómo trato la tendinitis?
En primer lugar opto por un tratamiento conservación relegando al quirúrgico como última opción. Ante la aparición de los primeros signos de tendinitis, se debe parar cualquier tipo de actividad deportiva y aplicar un tratamiento antiinflamatorio, con medicación y aplicación de frío local.
En este momento comenzará estudio de las causas que han originado esta situación:
- Anatómicas: Desviación axial del talón, detección de un pie pronador, un pie cabo o plano, un talón varo o valgo, la presencia de un Hanglund por desarrollo excesivo de la tuberosis del calcáneo, etc.
- Deportivas: Estudio del calzado, de la consistencia de la suela y contrafuerte. Consideración de la superficie de entrenamiento y competición, sobre todo de sus dureza y adherencia. Reflexión sobre los sistemas de entrenamiento, gestos técnicos, estiramientos incontrolados, ejercicios excesivos con pesas, etc.
- Causas de origen sistémico, como reumatismos, procesos infecciosos, metabólicos y alteraciones musculares o neuromusculares.
Una vez concluido el diagnóstico podremos determinar un protocolo de tratamiento:
– Masajes para estirar el tejido y aumentar el riego sanguíneo.
– Aplicación de la técnica de Ciryax para eliminar adherencias.
– Ejercicios de estiramiento dirigido de los gemelos y sóleo relajar la zona y evitar rigideces.
– Refuerzo muscular periférico de la zona afectada.
– Mejora de la propiocepción de la articulación.
– Fortalecimiento de las cadenas musculares laterales de todo el tren inferior.
Algunos consejos a seguir en caso de encontrarnos con ciertas molestias en el juego.
-Inmovilizar temporalmente la articulación y mantenerla en alto para reducir la inflamación.
-Aplicar hielo, ya que ayuda a constreñir los vasos sanguíneos.
-Cuando reanudemos la actividad física ir en aumento en base a cómo nos sintamos sin forzar.
-Realizar un calentamiento adecuado.
-Uso de un calzado adecuado al terreno y nuestras necesidades.
María Palacios Vela
ERGOS Rehabilitación Funcional
* Puedes seguir toda la actualidad del mundo del pádel en nuestros perfiles de Facebook y Twitter así como suscribirte a nuestra Newsletter diaria de noticias.